リウマチ患者さんと
そのご家族の皆様へ
リウマチの検査と診断
多くの場合、リウマチはゆっくりと進行し、症状が急激にひどくなることはありません。リウマチの初期には、熱っぽい、からだがだるい、食欲がないなどの症状が続いたり、朝方に手指の関節周囲にこわばりを感じます。その後、左右対称に関節の腫れや痛みが起こりますが、これは指などの小さな関節から、やがて全身の関節へと拡がっていきます。
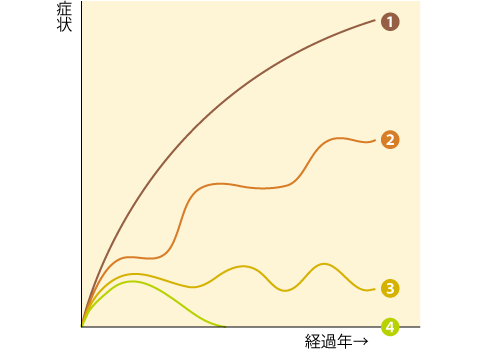
実際の経過は人それぞれですが、具体的には大きく4つのタイプに分かれます ( 図6 ) 。
リウマチの治療によって、関節痛などの症状が消え、血液検査などの値も正常に戻った状態を“寛解 ( かんかい ) ”とよびます。以前は、この寛解に至る患者さんはごく一部でした。しかし、最近は症状が出たら早めに受診する患者さんも増え、早くから抗リウマチ薬や、必要に応じて生物学的製剤を投与するようになり、半数近くの患者さんが寛解に到達し、関節破壊の進行も抑えられるようになりました。さらには、治療によりリウマチがほとんど進行しなかったり、薬の投与をやめても寛解の状態が続くこともまれではありません。
なお、現在のリウマチ治療の進歩はめざましく、進行型タイプの患者さんはさらに少なくなっていくと思われます。